在基因测序、精准医疗等前沿技术飞速发展的今天,我们似乎正站在一个医学新纪元的门槛上。只需一份唾液样本,便能获知数百项疾病风险;靶向药物的出现,让癌症治疗从“地毯式轰炸”转向“精准狙击”。在技术光环的背后,一道无形的鸿沟正在悄然形成——一边是日新月异的生物技术,另一边则是茫然、困惑甚至焦虑的普通民众。而这道鸿沟中,最关键的“摆渡人”——遗传咨询师,却严重缺位。
技术的“能”与民众的“惑”
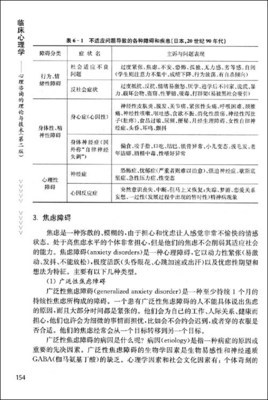
如今,消费级基因检测产品已走进寻常百姓家。人们怀着好奇或担忧,将样本寄出,几周后收到一份可能长达数十页的报告。报告中充斥着“SNP位点”、“等位基因”、“相对风险值”等专业术语,以及用红黄绿颜色标注的风险等级。这份报告究竟意味着什么?
对于一位检测出“乳腺癌风险轻度升高”的女性,她需要立即进行预防性乳腺切除吗?对于一位携带某种“药物代谢异常”基因的家长,是否意味着孩子生病时某些常用药就绝对不能用?技术给出了数据,却没有给出答案。冰冷的概率数字,缺乏临床解读和情境化分析,往往引发不必要的恐慌或盲目的乐观。更有甚者,某些直接面向消费者的检测,其科学依据和临床相关性本身存疑,却以“健康管理”为名进行营销,进一步加剧了信息混乱。
缺位的“翻译官”与“导航员”:遗传咨询师
这正是遗传咨询师(Genetic Counselor)的核心价值所在。他们并非简单的“技术客服”,而是集医学遗传学知识、临床经验、沟通技巧和心理支持于一身的专业医疗人员。他们的角色是双重的:
- 专业的“翻译官”:他们将复杂的遗传学信息、统计学风险,转化为患者及其家庭能够理解、与自身生活相关的语言。他们会解释:这个突变是致病性的还是意义不明的?这个风险值是相对于普通人群的,你的绝对风险实际有多高?有哪些环境或生活方式因素可以干预?
- 人文的“导航员”:遗传信息往往关联着整个家族的命运,涉及生育选择、家庭关系、个人身份认同等深层议题。一位专业的遗传咨询师,会引导家庭探讨检测结果带来的心理冲击、伦理困境,帮助其做出知情、自主且符合自身价值观的医疗决策。他们提供的是基于证据的支持,而非代替选择。
在我国,遗传咨询师作为一个正式职业,仍处于起步阶段。专业人才数量严重不足(据估计,我国现有经过系统培训的遗传咨询师仅数百人,而美国有数千人),认证体系、职业路径、服务收费模式尚不完善。在多数医疗机构,遗传咨询工作往往由临床医生“兼职”完成,但繁忙的临床工作使其难以投入足够时间进行深入、细致的咨询。这直接导致大量民众在接触前沿遗传技术时,处于“无人导航”的境地。
跨越鸿沟:构建“技术+咨询”的完整服务链
要弥合技术与民众之间的鸿沟,不能仅靠技术的单点突破,必须构建“技术检测”与“专业咨询”并重的完整服务链。
加快专业队伍建设和职业化进程是关键。需要在高等教育中设立相关专业方向,建立规范化的培训和认证体系,明确遗传咨询师在医疗团队中的法律地位和职责范围。
探索多元化的服务模式。除了医院内的临床遗传咨询门诊,是否可以探索与合规的第三方检测机构合作,提供配套的远程咨询?能否利用人工智能辅助工具,先对海量信息进行初步梳理,再由咨询师聚焦于个性化解读和人文关怀?
提升公众的遗传素养也至关重要。通过科普教育,让公众理解遗传信息的概率性、复杂性和局限性,明白“基因不是命运”,从而能更理性地看待检测,并主动寻求专业咨询。
###
技术本身是中性的桥梁材料,但若没有合格的“建筑师”和“引路人”,它可能无法通往理解的彼岸,甚至会成为令人望而生畏的断崖。遗传咨询师的缺位,是当前精准医疗发展中的一块明显短板。只有当专业、温暖、负责任的遗传咨询成为遗传技术应用的标准配置时,我们才能说,这些前沿科技真正“落地”,从实验室的报告单,走进了民众有温度、有选择、有支撑的生活之中。填补这一缺位,不仅是完善一项医疗服务,更是对个体生命尊严和自主权的深切关照。